ショウキT-1タンポポ茶PLUS
2023年4月15日 土曜日
https://onlinelibrary.wiley.com/doi/full/10.1111/iju.14111
上記の論文レビューで報告されている抗うつ薬の影響をまとめて記載させていただきます。
現在抗うつ剤を服用されている患者は、うつ症状が安定していることが大切で、 不妊治療中はすべての抗うつ薬が使えないイメージがありますが使えるお薬と使えないお薬があります。
SSRIs
フルオキセチン (英: Fluoxetine、商品名 プロザック®)
ラット:精子形成、精子濃度・運動率の低下
ラット:妊娠率及び着床率の低下、生殖器官重量の減少
フルボキサミン (英: Fluvoxamine、商品名 デプロメール®、ルボックス®)
ラット:精子濃度・運動率の低下、異常形態精子の増加
ラット:精巣の酸化ストレスとアポトーシスの増加
FSH、LH、テストステロン、エストロゲンの減少
セルトラリン(英: Sertraline、商品名 ジェイゾロフト®)
ヒト症例報告:精子濃度、運動率の低下 ラット 精巣の変性、酸化ストレス
ヒト前向き研究:精子数の減少、異常形態精子の増加、精子DNA断片化率の増加
ラット:精子DNA断片化率の増加と異常形態精子の増加、精子数の減少
ラット:精巣の変性、酸化ストレス
シタロプラム(英: Citalopram、商品名 セレクサ®)
ヒト症例報告:精子数および運動率の減少、異常形態精子の増加
ラット:精子DNA 鎖切断および酸化ストレスの増加、異常形態精子の増加
ラット:精嚢の大きさ減少、精細管の容量減少
パロキセチン (英: Paroxetine、商品名:パキシル®)
ヒト前向き研究:精子DNA 断片化率の増加
エスシタロプラム(英: Escitalopram、商品名:レクサプロ®)
ヒト前向き研究:精子濃度・運動率の低下、異常形態精子の増加
SNRIs
ベンラファキシン(英: Venlafaxine、商品名:イフェクサー®)
ヒト前向き研究:正常形態率と精子生存率の改善、非進行性運動率の増加
デュロキセチン(英: Duloxetine、商品名:サインバルタ®)
ヒト前向き研究:精液所見・精子DNA断片化率・血清ホルモン値に影響なし
三環系抗うつ薬
アミトリプチリン(英: Amitriptyline、商品名トリプタノール®)
ヒト前向き研究(複数あり):
①射精量、精子数および正常形態精子の増加
②精子濃度および生存率の減少
③精子数および正常な形態の減少
④生殖細胞突然変異の増加
モノアミン酸化酵素阻害薬(MAOI)
セレギリン(英: Selegiline、商品名:エフピー® )
ラット:精子数および生存率の増加
ラット:精巣質量の増加
非定型抗うつ薬(三環系、四環系、SSRI, SNRI 以外の抗うつ剤)
トラゾドン(英: Trazodone、商品名:デジレル® 、レスリン® )
ラット:精子濃度、運動率、正常形態精子の低下、精子DNA断片化率の増加
カテゴリー: ショウキT-1タンポポ茶PLUS, スタッフブログ, 不妊治療, 新着情報, 男性不妊 |
2022年4月10日 日曜日
今回は男性の精子DNA断片化率に着目した論文を紹介致します。
精子DNA断片化率とは通常の精液検査では正常と判断された精子のDNAを調べ見た目ではわからない精子のDNAの損傷を調べて出した割合の事です。
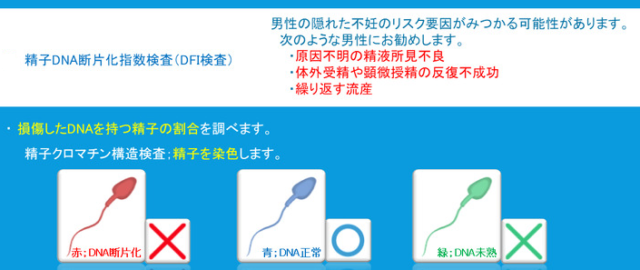
『デスクワークが精子DNA断片化率に及ぼす影響』
論文参照元: Folia Histochemica et Cytobiologica
https://journals.viamedica.pl/folia_histochemica_cytobiologica/article/view/FHC.a2019.0002
男性のデスクワークは精子DNA断片化率の上昇を招く可能性のあることがポーランドで実施された研究で明らかになりました。
ポメラニアン医科大学の研究チームは男性のデスクワークの精子の質への影響を調査するべく、大学病院に通院中の男性254名を対象に研究を実施しました。
週に35時間以上働く男性に週当たりのデスクワークの時間を質問票で回答してもらい、デスクワークに従事する時間が勤務時間の半分以上(17.5時間以上)の男性(152名)と半分未満の男性(102名)にわけ、精液検査や精子DNA断片化率件検査の結果との関係を解析しました。
その結果、デスクワークの時間と精液検査結果は関連しませんでしたが、精子DNA断片化率と有意な関連が見られました。
勤務時間の半分以上をデスクワークに従事する男性は半分未満の男性に比べて精子DNA断片化率が有意に高い(中央値 21.00% 対 16.50%)ことがわかりました。
また、精子DNA断片化率が低い(15%未満)割合が有意に低く(27.63% 対 45.10%)、不良とされる(30%以上)割合は有意に高い(30.92% 対 16.67%)ことがわかりました。
さらに、勤務時間の半分以上がデスクワークである男性はそうでない男性に比べて、精子DNA断片化率が正常(低い)割合は約半分(OR:0.4648)で、不良の割合は2倍以上(OR:2.2381)であることもわかりました。
このことから男性の長時間のデスクワークは精液所見には影響しないものの、精子DNA断片化率上昇のリスク要因になる可能性があることがわかりました。
また、それは精巣の温度上昇や精巣温度上昇を介した酸化ストレスの上昇のためではないかとしています。
男性の精巣の温度は体温に比べて、1-2℃低い、32から35℃の間が適しているとされています。なぜなら、高温下で精子形成に関与する遺伝子発現レベルが落ち、精子をつくるのに障害が起こってしまうからです。
そのため、サウナや長風呂、身体にフィットする下着、膝上でPCを操作することは精子の質の低下を招くおそれがあることが、これまでの研究で明らかにされています。
今回の研究は長時間同じ姿勢でいるデスクワークも股間に熱がこもり、精巣の温度が上昇し、精子の質の低下を招くリスクファクターになるのではないかと考え、実施されました。
結果は精液所見は変わらなかったものの精子の断片化率を悪化させました。
これは精巣の温度が上昇したことと、それによる酸化ストレスの上昇によるものではないかとしています。
長時間デスクワークに従事する男性は、定期的な休息とゆったりした下着などで通気性をよくすることを心がけることが大切かもしれません。
また、妊活男性にとって、精液検査が正常であっても精子DNAの断片化率の上昇にも目を向ける必要がありそうです。
カテゴリー: ショウキT-1タンポポ茶PLUS, 不妊治療, 不育症, 新着情報, 温灸・温活, 男性不妊, 食養生 |
2022年1月15日 土曜日
夫婦生活は朝と夜ならどちらの方が妊娠しやすいですか?」と患者様に尋ねられる事があります。
エビデンスを調べてみたところ、精液所見が朝がよいという論文があることがわかりました。
何を調べた論文かというと、
体内時計のサーカディアンリズム(概日リズム)と
サーカニアルリズム(概年リズム)が精液所見に影響を与えるかどうかを調べた報告です。
≪論文紹介≫
『精液所見は午前・午後、季節で変わるのか?』
『Diurnal and seasonal changes in semen quality of men in subfertile partnerships』
https://www.tandfonline.com/doi/abs/10.1080/07420528.2018.1483942
1994年-2015年に、スイスのチューリッヒ大学病院で採取された7,068人の男性(平均年齢は37±7歳:18~69歳)の12,245個の精液サンプル(除外:(1)化学療法・放射線療法前後、(2)精管切除後、(3)TESE/MESA、(4)無精子症)を、精子濃度、総精子数、進行性運動率、正常形態を概日変化と季節変化を後方視的に検討しました。
精液採取は病院内もしくは自宅採取し一時間以内に持参してもらっています。
統計的評価にはMann-Whitney U検定と重回帰分析を用いています。
結果:
早朝7時30分以前に採取した精液サンプルでは、精子濃度、総精子数、正常形態が最も高く、いずれも統計的に有意でした。
進行運動率は時間による変化はありませんでした。
季節変動については、精子濃度と総精子数は春に有意な増加が見られ、夏には有意な減少が認めました。
正常形態率が最も高かったのは夏でした。進行運動率については、有意な季節変動は認めませんでした。
結論:
精液所見は、体内時計のサーカディアンリズム(概日リズム)とサーカニアルリズム(概年リズム)に影響を受けます。
カテゴリー: ショウキT-1タンポポ茶PLUS, 不妊治療, 不育症, 新着情報, 温灸・温活, 男性不妊, 食養生 |
2021年10月26日 火曜日
近年、チョコレート嚢腫摘出術後にAMHが低下することや、
調節卵巣刺激に対する卵巣反応性、採卵数が減少することが問題となっています。
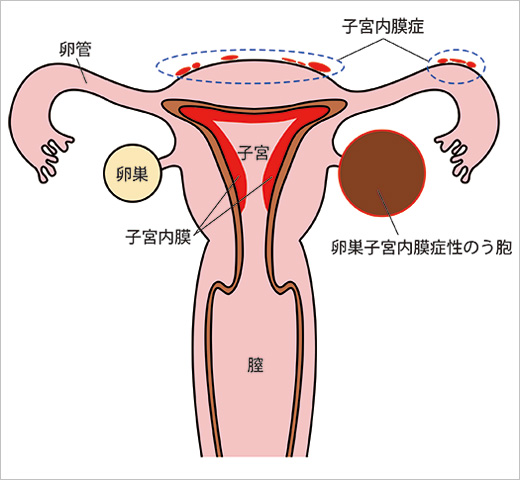
妊娠を目指す女性に対して安易に手術すべきではないという考えが広まっています。
では手術せずに経過を見た場合、卵巣予備能はどう変化するのか?
前向きに観察した調査報告の論文がありましたので記載します。
『子宮内膜症、卵巣予備能低下:チョコレート嚢腫を持つ女性ではAMH低下速度が速い』
『Endometrioma-related reduction in ovarian reserve (ERROR): a prospective longitudinal study』
https://pubmed.ncbi.nlm.nih.gov/29935810/
内膜症専門外来でチョコレート嚢腫と診断されたが、手術やホルモン療法は不要と判断された40人の女性と、年齢をマッチさせた健康な40人の女性(対照群)に対して血清AMHを測定、6か月後に再検査した。
性的にアクティヴな女性22人に対しては超音波でAFC(胞状卵胞数)を数えた。
対照群40人のAMH値は、初回2.26–5.57ng/mL に分布(中央値4.42)していた。
6か月後再検査では中央値で7.4% (−11.98%-29.33%)低下していた。
一方、チョコレート嚢腫群40人のAMH値は、初回 0.70–4.96 ng/mLに分布(中央値2.83)していた。
6か月後再検査では中央値で26.4% (11.36%–55.41%)低下していた。
22人のAFCは初回8–12個(中央値10個)に分布、6か月後再検査では6.3–10(中央値8個)に減少していた。
チョコレート嚢腫を持つ女性子宮内膜症女性では対照群に比べて、診断時のAMH値は低く、その後の低下スピードも速いと考えられる。
不妊原因としてチョコレート嚢腫が考えられた場合は、早く治療を進めるべきである。
内膜症患者さんの安心材料としては体外受精による出産率は、チョコレート嚢腫の有無で差がないことがすでに知られています。
カテゴリー: ショウキT-1タンポポ茶PLUS, 不妊治療, 不育症, 新着情報, 温灸・温活, 男性不妊, 食養生 |















