不育症
2020年12月12日 土曜日
流産や不育症の原因を特定することは大変難しいことではありますが、不育症の検査で異常が判明した場合の原因とその治療法についてご紹介していきたいと思います。
まず今回は内分泌代謝異常について書きます。
内分泌代謝異常には次のようなものがあります。
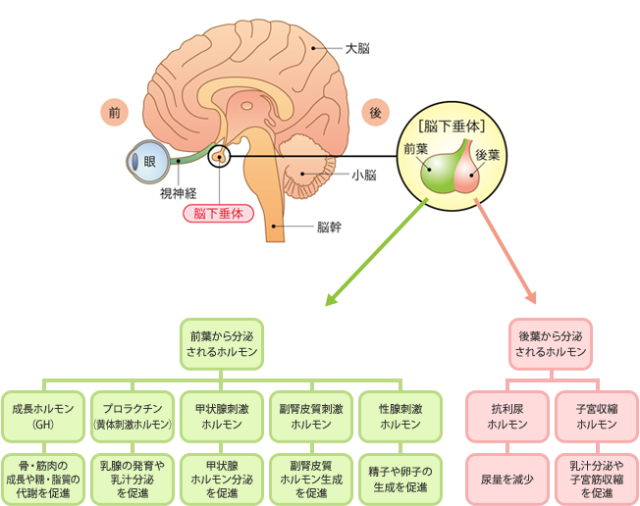
高プロラクチン血症 (潜在性も含む)
不妊の原因としても知られ、妊娠維持に関与しています。
治療:カベルゴリンなどのプロラクチンの分泌を抑える薬を使用します。
甲状腺機能異常
甲状腺機能異常の方に初期流産が多いことが知られています。
治療:検査で甲状腺機能異常が疑われる場合は、適切な治療を受けていただける専門の病院等にご紹介させていただきます。
黄体機能不全
妊娠継続を維持する黄体ホルモンの不足が考えられます。
治療:排卵後にホルモン剤による黄体補充を行います。
糖尿病
空腹時血糖値を測定します。高血糖は流産を招き、胎児奇形を引き起こす可能性もあります。
治療:食事療法を行ったり、必要に応じて適切な治療を受けていただける専門の病院等にご紹介させていただきます。
血液検査でこれらの病態が見られた場合は、治療を行っていくことになります。
カテゴリー: ショウキT-1タンポポ茶PLUS, 不妊治療, 不育症, 新着情報, 温灸・温活, 男性不妊, 食養生 |
2020年12月9日 水曜日
2021年1月より、【所得制限が廃止】されることが決定しました。
これにより全てのご夫婦に体外受精助成金支給されます。
概要は以下の通りです。
1. 所得制限が廃止されます (現在は夫婦の合計所得が730万円未満が対象)
※開始時期については、1月の何日開始かは未定となっております。
2021.1.18からの通常国会で最終決定されます。(遡り1月1日開始となる場合もございます。)
2. 対象年齢と回数
・40歳未満:6回まで
※令和2年3月31日時点で妻が39歳の場合は41歳未満
・40歳以上43歳未満:3回まで
※令和2年3月31日時点で妻が42歳の場合は44歳未満
・43歳以上:対象外
3. 助成金額
1回につき最大30万円(2回目以降も30万円)
※従来は初回のみ30万円、2回目以降は15万円でした
(融解胚移植の場合は7.5万円:未定)
4. ご出産された場合、回数カウントはリセットされます。
5. 男性不妊症(TESEなど)も制度の対象になります。
※上記内容は”ほぼ決定”ですが2020.12.8現在の予定です。
厚生労働省ホームページ
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000047270.html

最終的に政府の意向で若干の変更の可能性がありますことをご了承ください。
カテゴリー: ショウキT-1タンポポ茶PLUS, 不妊治療, 不育症, 新着情報, 男性不妊 |
2020年11月22日 日曜日
受精卵が着床する子宮内腔の状態をカメラで子宮・卵管の状態を調べる検査です。
とても大切な検査で、神戸・英ウィメンズクリニックさんでは必須検査と位置づけています。
子宮鏡(ヒステロファイバースコープ)は胃カメラと同じで、子宮鏡の先端は光ファイバーでカメラとつながっていてこれによって子宮内部の様子がモニターに詳しく映し出され観察します。
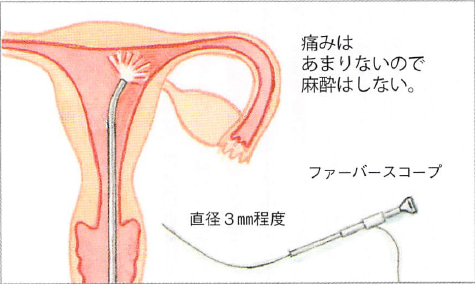
英ウィメンズクリニックさんでは、軟らかく細いファイバースコープを子宮口から挿入し、子宮頚管を通して子宮内腔まで進めます。
英さんで使用しているヒステロファイバースコープは直径が3mmと細いものです。
したがってあまり苦痛を伴わず、検査は通常数分で済みます。
月経終了後から排卵までの低温相の時期(月経周期7日目から12日目の間)に行います。
子宮粘膜下筋腫、子宮内膜ポリープ、子宮形態異常のほか、子宮内腔癒着などもこの検査でわかります。
また、この検査では、卵管への入り口である卵管子宮口を観察することができます。
卵管子宮口はまさに卵管の一部ですので、この部分の観察はとても重要です。
ここに、閉塞、狭窄、癒着、変形などがある場合には、卵管の異常と診断されます。
カテゴリー: ショウキT-1タンポポ茶PLUS, 不妊治療, 不育症, 新着情報, 温灸・温活, 男性不妊, 食養生 |
2020年11月15日 日曜日
抗ミュラー管ホルモン(AMH)でわかる卵巣年齢
近年、不妊治療に携わる産婦人科医の多くが、女性の卵巣年齢に注目するようになりました。
血液中のAMHを測ることによって卵巣予備能力がわかるようになってきたのです。
これを不妊の情報として役立てることができます。
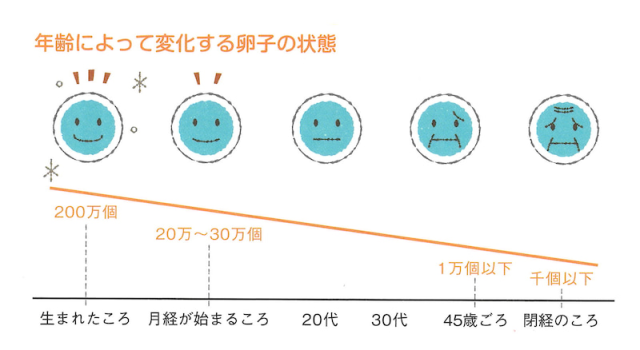
AMHは卵巣の中にある未熟な卵胞から分泌されています。
卵巣の中に、将来排卵されて妊娠する可能性のある卵子を含んだ卵胞がたくさんあると、血液中のAMHが高くなり、卵胞が残り少なくなるとAMHが低くなります。
基本的にAMHの値は年齢とともに低下し、卵巣の中の卵子が残り少なくなると検出できなくなります。
若い方でも卵巣年齢が進んでいたり、またはその反対の方もいらっしゃいます。
実際の年齢と卵巣年齢の間にはズレが生じていることも多いので、これから妊娠を望んでいる方は、一度、血液検査でAMHを調べ、ご自分の卵巣年齢を知っておくことをおすすめします。
この検査は、健康保険が使えないため、全額自己負担となりますが、検査は採血だけで簡単なものです。
卵巣年齢が実際の年齢よりも進んでいる場合には、たとえ年齢が若くても早期の妊娠、出産が望まれますので、ぜひとも受けていただきたい検査です。
カテゴリー: ショウキT-1タンポポ茶PLUS, 不妊治療, 不育症, 新着情報, 温灸・温活, 男性不妊, 食養生 |
















