『糖鎖ってなあに?』
妊娠を希望する人にとって、葉酸,マカ、亜鉛などのサプリメントがおすすめな事はよく知られていますが、糖鎖も、無視することが出来ない重要な役割を担っています。
『さて、その糖鎖って何でしょう?』
糖鎖(とうさ)とは、8種類の単糖が鎖状に連なったもので、人間を構成している60兆個(赤血球を含む)の細胞の膜組織の表面に産毛の様な状態でくっついています。
・グルコース
・ガラクトース
・マンノース
・キシロース
・フコース
・N-アセチルグルコサミン
・N-アセチルガラクトサミン
・N-アセチルノイラミン酸
以上の8種類の単糖が複雑な組み合わせで鎖状に連なって存在しています。
自然界には200種類の糖がありますが、ヒトの細胞の構成成分として明らかになっているのは、この8種類の単糖だけなのです。
これらは、単体では働かないため、1つの成分がタンパク質につかなくなっただけでも生物は生きる事が出来ません。
人間の身体は60兆個の細胞で出来ており、その細胞同士が情報を伝達・交換したり、キャッチした情報をもとに、免疫力や自然治癒力などの必要な機能に働きかけたりします。
60兆個の細胞膜の表面に糖鎖がびっしりと生えていますから、ほんのわずかな違いで大きな変化をもたらしたり、鎖がキャッチした情報がうまく伝わらない事で病気などの異常反応を起こすのです。
例えば、赤血球の糖鎖の構成がほんの僅か異なる事で血液型が決まる事がわかっています。
また、DNAやRNAの構成要素であり、エネルギー源でもある事がわかっています。
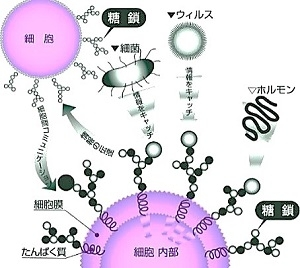
・情報伝達では、遺伝子、ホルモン、酵素、神経伝達物質など、細胞間において情報伝達を行う
・細胞の結合、成長、活性化、分裂などにかかわり、老化を左右する
・糖鎖は活性酸素やストレスなどの外的要因の被害を最初に受ける。また、グルタチオンなどの抗酸化物質の生産を増加・促進したり、減少を抑制して自力で活性酸素対策を行う。
・免疫系では異物(癌細胞・ウイルス・細菌など)を識別し、免疫システムを発動する
・ホルモンのブドウ糖とインシュリンをくっつけるレセプターの働き
・栄養面では、体内に入る食べ物を認識し、必要なものは行き先を明確にして蓄え、不必要なものは体外に排除する
『現代人は糖鎖が不足している!』
通常1個の細胞の表面にはン約7~10万本の糖鎖があると言われていますが、現代人は環境の変化や化学物質の過剰摂取、喫煙や薬、電磁波などの外的要因、更には様々な心身のストレスによって糖鎖の数が40%以上も減少しており、平均約4万本しかないと言われています。
本来、健康を維持するためには、外部からのストレスから身を護るための自己制御機能(自律神経系・内分泌系・免疫系)や、異物や他と自己を認識する能力、傷を治す自己再生・修復機能があり、これら全てに糖鎖が関わっていますが、その働きを担う糖鎖が減ってしまっているのです。
つまり、糖鎖が不足しているという事は、身体が正常な機能を失いかけているという事になります。
妊娠力を上げるために栄養面に気をつけて食事を摂っていても、細胞レベルで栄養の吸収が低くなっていたり、栄養素が十分に活用されない事になってしまうのです。
『食事では摂れないの?』
細胞と結びついている糖鎖は、生体内ではタンパク質と結びついて存在しているため、「糖タンパク」とも呼ばれています。
糖鎖は8種類の単糖が組み合わさって成り立っていますが、そのうちのグルコース(ブドウ糖)とガラクトース(乳糖)は、通常の食事からの摂取が可能です。
グルコースは、殆どの植物やキノコ類、ガラクトースは乳製品や甜菜に多く含まれています。
残りの6種類の単糖は,グルコースやガラクトースを基にして、ビタミン・ミネラル・酵素を使い、かなり複雑な15の工程と時間をかけ肝臓で作られます。
しかし、現代人は、前述の通り、環境汚染やストレスで肝機能が低下し、糖鎖を作る力が低下しています。
フコース・キシロース・マンノースは食事から少し摂る事が出来ますが、N-アセチルノイラミン酸・N-アセチルグルコサミン・N-アセチルガラクトサミンは食事からほとんど摂る事が出来ません。
食事で糖鎖を補うためには、ビタミンB群、レバー、蛋白質、ミネラルなどをしっかり補って運動を行い、飲酒の節制やストレスを軽減させていかなければなりません。その上、現代の食事は食材の栄養価が乏しいため、栄養面に気をつけて摂っていても、自力で糖鎖を作る事は非常に難しいのです。
『不妊の原因の30~40%は糖鎖異常とも・・・』
不妊の原因は様々で、未だ解明されていない事も多いのですが、糖鎖が正常に働いていないと妊娠の確率が低くなる事は紛れもない事実です。
不妊の30~40%は糖鎖の異常が原因とも言われています。
精子と卵子が出合い受精する際に、精子が卵子の表面に突き出た糖鎖を認識し、結合しない限り、受精しない事がすでに証明されています。
また、着床時に子宮壁の粘着性が変わったり、子宮上皮の糖鎖組成の変化や大きさ、荷電の変化、内膣液に分泌される糖たんぱく質のパターンの変化など、糖鎖が多様な場面で影響している事が判っています。
女性だけの問題ではなく、不妊の4~5割は男性の問題という事は周知の事実ですが、糖鎖の不足により、精子が奇形になる確率が高まったり、卵子の糖鎖が精子を異物として認識して受精を拒否したり、卵子との情報伝達が上手くいかず受精出来ない、などという状況を引き起こす可能性もあります。
受精だけではありません。受精卵が細胞分裂し、お腹の中で胎児へと成長していく過程においても、糖鎖は深く関わっています。
さらに、糖鎖は、母乳の成分にも豊富に含まれ、赤ちゃんは、母乳から必要な免疫力や脳機能に必要な栄養素を育んでいますが、近年は糖鎖の不足が乳児の先天性異常や免疫不良、発達障害の一因に繋がっていると言われています。
糖鎖が行っている情報伝達は、通信回路の様な働きを担っていますが、現代人は様々なストレッサーの影響を受けていますから、卵子や精子の糖鎖に大きな負担をかけてしまっていると言えます。
さらに、不妊治療を実践されていく中では、ホルモン剤や内服薬を使用せざるを得ず、また長期にわたる不妊治療の中で心身にかかるストレスも決して少なくはありません。
糖鎖の研究と解明は、様々な研究機関で現在も続いていますが、すべての細胞間の情報伝達に関わる糖鎖は、妊娠から出産後の母子の健康を守っていく上で、決して欠かす事が出来ない重要な栄養素です。
とは言え、食生活の中で糖鎖を意識して十分な量を補給する事はかなり難しいと言われています。
サプリメントとして糖鎖栄養素を補給する事でも良い成果が上がっているため、よりよい妊活を実践していきたい方にはぜひ、お薦めしたいと思います。
糖鎖は、間質性肺炎や自己免疫疾患など、一般的には治療が困難と言われている様な疾患に於いてもかなりの治療効果を上げています。目には見えない所での小さな小さな、けれどもとても大きな働きの糖鎖です。
妊活中の皆さまが、ご自身の体調をしっかりと整え、風邪などひかれません様、どうぞ、日々ご自愛ください( ^ω^ )
原文
https://www.natural-c.com/blog/2018/03/post-127-563603.html
https://www.natural-c.com/